Содержание
- Причины
- Симптомы
- Лечение
- Что может болеть в пятке
- К какому врачу идти, когда болит пятка
- Заболевания, при которых возможны пяточные боли:
- Распространенные жалобы
- Методы лечения болей в пятке
- Синдром пяточной боли (с пяточной шпорой или без)
- Патология
- Клиническая картина
- Другие причины плантарной пяточной боли.
- Лечение подошвенной пяточной боли.
- Подиатрическая помощь:
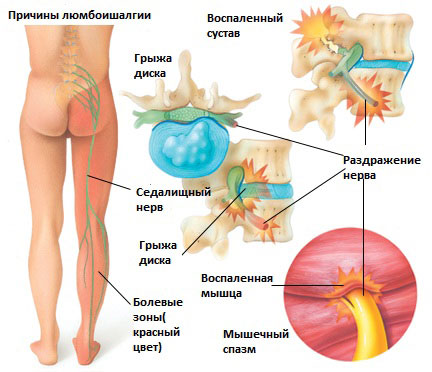
Люмбоишалгия это термин обозначающий боль в пояснице с иррадиацией в ягодицу, в ногу, по задней поверхности ноги. Боль может сопровождаться онемением и покалыванием в зоне иннервации седалищного нерва. Термин люмбоишалгия (синоним пояснично-крестцовый радикулит) обозначает только болевой синдром и не является диагнозом.
Для люмбоишалгии характерны один или несколько симптомов:
- Постоянные боли только ягодице или бедре с одной стороны (реже в обеих ногах)
- Боль усиливается при сидении
- Жжение или покалывание, распространяющееся вниз по ноге
- Слабость, онемение или нарушение движений в ноге
- Постоянная боль на одной стороне
- Острая боль, которая может затруднять вставание или ходьбу
Болевой синдром при люмбаишалгии может быть различной интенсивности в зависимости от основного заболевания, которое привело к развитию люмбоишалгии. Симптоматика при люмбоишалгии обусловлена раздражением седалищного нерва.
Седалищный нерв является самым крупным нервом в туловище и состоит из отдельных нервных корешков, которые начинаются в поясничном отделе позвоночника (на уровне L3) и в совокупности образуют «седалищный нерв». Cедалищный нерв проходит от поясничного отдела позвоночника к ноге. Части седалищного нерва, затем разветвляются в каждой ноге и иннервируют определенные части ноги — ягодицы, бедра, икры, стопы, пальцы ног.
Симптомы люмбоишалгии (пояснично-крестцового радикулита) такие как боль, в ноге, онемение, покалывание, слабость могут различаться в зависимости от того, где произошла компрессия нерва.
Заболеваемость люмбоишалгией (пояснично-крестцовым радикулитом) увеличивается в среднем возрасте. Люмбоишалгия редко встречается в возрасте до 20 лет, наиболее вероятны такие болевые синдромы в возрасте40- 50 лет, а в старшей возрастной группе вероятность люмбоишалгии снижается.
Часто, конкретные события или травмы не вызывают воспаление седалищного нерва, но со временем повреждения приводят к развитию ишалгии. У подавляющего пациентов консервативное лечение может быть достаточно эффективно, и болевой синдром значительно уменьшается в течение нескольких недель, но у определенного количества пациентов болевой синдром может оказаться стойким.
Причины
Существует 6 наиболее распространенных причин люмбоишалгии:
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.
Остеохондроз
Дегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.
Спондилолистез
Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому. Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Стеноз позвоночного канала поясничного отдела позвоночника
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Синдром грушевидной мышцы
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
Дисфункция крестцово-подвздошного сустава
Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).
Другие причины люмбоишалгии
Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
- Беременность. Изменения в организме, которые происходят в организме во время беременности, в том числе вес, смещение центра тяжести и гормональные изменения, могут вызвать воспаление седалищного нерва во время беременности.
- Наличие рубцовой ткани. Если рубцовая ткань сдавливает нервные корешки, это может вызвать раздражение седалищного нерва
- Растяжение мышц. В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
- Опухоли позвоночника. Опухоль в позвоночнике ( чаще всего метастатического генеза) может оказывать компрессионное воздействие на седалищный нерв.
- Инфекции. Инфекции достаточно редко возникают в позвоночнике, но также могут быть причиной воздействия на корешки с развитием воспаления седалищного нерва.
Симптомы
Как правило, при люмбоишалгии симптоматика бывает на одной стороне, и боль начинается от поясницы и проходит вниз по задней поверхности бедра вниз к стопе.
- Боль в пояснице обычно менее интенсивная, чем в ноге.
- Боль, как правило, с одной стороны поясницы с иррадиацией в ягодицу или бедра по ходу седалищного нерва — по задней поверхности бедра голени и стопы.
- Боль уменьшается при положении пациента лежа и при ходьбе и усиливается в положении стоя или сидя.
- Боль носит острый жгучий характер.
- Некоторые пациенты могут описывать ощущение покалывания, онемения или слабости в ноге.
- Слабость или онемение при перемещении ноги.
- Сильная или стреляющая боль в ноге, которая может приводить к затруднениям при стоянии или ходьбе.
- В зависимости от локализации воздействия на седалищный нерв боли могут быть и в стопе и пальцах стопы.
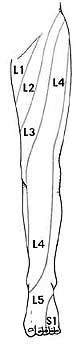
Симптомы при люмбоишалгии зависят от того, где произошла компрессия корешка.
Например:
- L4 корешок — симптомы обычно будут проявляться на бедре. Пациенты могут чувствовать слабость при выпрямлении ноги и, возможно, снижение коленного рефлекса.
- L5 корешок – симптомы могут проявляться в большом пальце стопы и лодыжке. Пациенты могут чувствовать боль или онемение в верхней части стопы ( между большим и вторым пальцем стопы).
- S1 корешок – симптомы могут проявляться на внешней части стопы с иррадиацией в пальцы стопы и мизинец. Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.
При компрессии нескольких корешков возможно комбинация симптомов.
Существует ряд симптомов, которые заслуживают особого внимания, так как требуют экстренной медицинской помощи, иногда вплоть до хирургического вмешательства. Эти симптомы следующие:
- Симптомы, которые продолжают прогрессировать, а не уменьшаться, что может свидетельствовать о возможном повреждение нервов, особенно при наличии прогрессировании неврологической симптоматики (например, появление слабости в ноге).
- Симптомы люмбоишалгии есть в обеих ногах и есть признаки нарушения функции кишечника или мочевого пузыря, что может быть признаком синдрома конского хвоста. При синдроме конского хвоста показано экстренное хирургическое вмешательство.
При наличии таких симптомов необходимо срочно обратиться за медицинской помощью
Лечение
В большинстве случаев консервативное лечение люмбоишалгии достаточно эффективно. Диапазон лечебных методов люмбоишалгии широкий и направлен на уменьшение компрессии нервных корешков и уменьшение болевых проявлений. Наиболее эффективно применение комплексного похода к лечению люмбоишалгии и применение комбинации различных методик лечения (физиотерапия, массаж, мануальная терапия, медикаментозное лечение, иглотерапия и ЛФК).
Медикаментозное лечение. Применение противовоспалительных препаратов (ибупрофен, напроксен, вольтарен), ингибиторов ЦОГ-2 (целебрекс) может уменьшить воспаление, что приводит к уменьшению болевого синдрома.
Эпидуральные инъекции. При наличии сильной боли может быть проведена эпидуральная инъекция стероидов. Введение стероидов эпидурально отличается от перорального приема стероидов тем, что препараты вводятся непосредственно в болезненную область вокруг седалищного нерва, что позволяет быстро уменьшить воспаление и снять болевой синдром. Эффект от такой процедуры, как правило, временный, но помогает снять выраженный болевой синдром достаточно быстро.
Мануальная терапия
Современные мягкие техники мануальной терапии позволяют восстановить мобильность двигательных сегментов позвоночника, снять мышечные блоки, улучшить подвижность фасеточных суставов и подчас позволяют значительно уменьшить компрессию нервных волокон.
Иглорефлексотерапия также помогает уменьшить болевые проявления и позволяет восстановить проводимость по нервным волокнам.
Массаж
Лечебные методы массажа позволяют улучшить микроциркуляцию, снять мышечный спазм, а также увеличивают выработку организмом эндорфинов.
Физиотерапия. Существующие современные методики физиотерапии ( криотерапия лазеротерапия ультразвук электрофорез) позволяют уменьшить воспаление улучшить кровообращение и таким образом снижение болевых проявлений.
ЛФК. Физические упражнения, которые необходимо подключать после уменьшения болевых проявлений, позволяют восстановить мышечный корсет и нормализовать биомеханику позвоночника, улучшить кровообращение в двигательных сегментах. Физические упражнения включают как механотерапию (занятия на тренажерах), так и гимнастику, что позволяет развивать как мышцы, так и укреплять связочной аппарат. Упражнения при люмбоишалгии необходимо подбирать с врачом (инструктором) ЛФК, так как самостоятельные занятия нередко приводят к рецидиву симптоматики.
Хирургическое лечение
Показаниями к оперативному лечению являются следующие факторы:
- Сильная боль в ноге, которая держится в течение более 4 — 6 недель.
- Отсутствие эффекта от консервативного лечения и сохранение или усиление неврологической симптоматики.
- Болевой синдром значительно нарушает качество жизни пациента, способность пациента участвовать в повседневной деятельности
Срочная операция, как правило, необходимо, только если есть прогрессирующая неврологическая симптоматика (нарастающая слабость в ногах или внезапное нарушение функции кишечника или мочевого пузыря).
Причина болей в пятке – воспаление. Его в свою очередь могут вызывать разные факторы. Чаще всего боль в пятке возникает из-за воспаления, вызванного травмированием пяточных структур, – механических повреждений пяточной кости, сухожилий, синовиальных сумок или связок. Из-за этого могут развиться сопровождающиеся болевым синдромом патологии – трещины пяточной кости, ушибы, растяжения голеностопных связок и ахиллового сухожилия, пяточные шпоры и бурситы.
Вторая по распространенности причина воспаления и болей в пяточной области – нарушение обмена вещества: сахарный диабет и подагра. При сахарном диабете поражаются стенки кровеносных сосудов. Первыми от диабетической ангиопатии страдают вены на ногах. При подагре в суставах и околосуставных структурах скапливаются соли мочевой кислоты. Сосудистые нарушения при диабете и скопления мочевой кислоты при подагре – причины болевого синдрома.
Иногда пятки могут болеть при воспалениях, вызванных аутоиммунными заболеваниями – например, при реактивном артрите. Редко боли в пятке могут возникать из-за воспалительных поражений пяточных структур патогенными микробами. Как правило, гнойное воспаление пяточной кости наблюдается при туберкулезе и остеомиелите.
Что может болеть в пятке
Пяточная кость. Боль в ней возникает из-за воспаления при реактивном артрите, эпифизите, остеомиелите, туберкулезе, остеохондропатии бугра и переломах.
Кожа и подкожная клетчатка. Вовлекаются в патологические процессы при поражении структур под ними. Болят при диабетической ангиопатии, подагре, растяжении связок голеностопа, пяточной шпоре и т. д.
Синовиальные сумки. В пяточной области их две – ретрокальканеальная и поверхностная сумка ахиллова сухожилия. Болят при бурситах.
Связки и фасции. Чаще всего поражаются латеральные связки голеностопного сустава. Болят при ушибах и растяжениях тыльной поверхности стопы. Плантарная – подошвенная фасция – как правило, болит при плантарном фасциите – пяточной шпоре.
Ахиллово сухожилие. При его воспалении болит задняя поверхность пятки.
Нервы и сосуды. Нервы, как правило, воспаляются при любых патологиях пяточных структур. Поражение сосудов вызывает боль при ушибах, диабетической ангиопатии, остеомиелите и туберкулезе пяточной кости.
Межпредплюсневые суставы. Таранно-пяточно-ладьевидный и пяточно-кубовидный суставы, как правило, болят при подагре.
К какому врачу идти, когда болит пятка
В первую очередь при пяточной боли необходимо исключить более опасные заболевания, требующие неотложного лечения. Поэтому первый специалист, к которому нужно обратиться при боли в пятке, – врач-хирург.
Заболевания, при которых возможны пяточные боли:
- пяточная шпора, или плантарный фасциит;
- бурсит;
- деформация Хаглунда;
- тарзальный туннельный синдром;
- туберкулез пяточной кости;
- остеомиелит;
- реактивный артрит;
- остеохондропатия;
- эпифизит;
- диабетическая ангиопатия;
- подагра;
- ушибы;
- растяжения;
- воспаления сухожилий;
- трещины.
Распространенные жалобы
Если у вас боли с внутренней стороны пятки, в первую очередь необходимо исключить пяточную шпору – для этого делают рентген. Если шпоры нет, причиной боли сбоку могут быть травмы, деформации стопы или избыточные нагрузки – лишний вес, неудобная обувь, тяжелый физический труд.
Если пятка болит при ходьбе и на нее больно наступать, постарайтесь снизить нагрузки и обратитесь к врачу. При описанных симптомах в первую очередь подозревают пяточную шпору, ахиллит, остеохондропатию бугра пятки, бурсит либо нагрузочный периостит. Кроме них возможны инфекционные болезни, онкология и травмы. Тактику индивидуальной дифференциальной диагностики разрабатывает лечащий врач.
Чаще всего пятка болит поле сна при пяточной шпоре. Для заболевания характерна интенсивная боль в области пяток по утрам, во второй половине дня она стихает.
Методы лечения болей в пятке
Патологии пяточной области стараются лечить консервативно, но это не всегда возможно. Если консервативная терапия неэффективна – это показание к операции. Хирургическое лечение быстро и навсегда устраняет причину болей в области пятки. Современная хирургия основана на малоинвазивных амбулаторных техниках с минимальной травматизацией и коротким периодом восстановления.
Пяточная шпора
Хирургическое лечение пяточной шпоры показано, если консервативная терапия не дает результата в течение 6 месяцев. Виды операций при пяточной шпоре – удаление остеофита и плантарная фасциотомия.
Вмешательства проводят под местной анестезией. Через небольшой разрез хирург вводит эндоскопический зонд и микрохирургические инструменты. Под контролем микровидеокамеры он иссекает костный нарост, а при необходимости – и воспаленный участок фасции. Чтобы в дальнейшем не сдавливался нерв, рассекают толстую часть приводящей мышцы большого пальца стопы.
Если боль при пяточной шпоре вызвана не остеофитом, а избыточным натяжением подошвенного апоневроза, делают тенотомию – частичное рассечение сухожилия. Операцию выполняют без разрезов – через проколы с помощью электрического тока высокой частоты (радиочастотная тенотомия).
Бурсит
Бурсэктомия – хирургическое удаления синовиальной сумки – показана при неэффективности консервативного лечения бурсита. Операцию делают без разрезов в артроскопической технике.
Через 2-3 прокола диаметром 4-5 мм в сустав вводят микрохирургические инструменты и миниатюрную видеокамеру. Суставную капсулу рассекают и извлекают. На разрезы накладывают стерильную повязку. Длительность процедуры – около 30 минут. Восстановительный период – 2 дня.
Деформация Хаглунда
При неэффективности консервативного лечения деформации Хаглунда показано хирургическое вмешательство. В ходе эндоскопической операции – без разрезов – костный нарост удаляют с поверхности пяточного бугра, после иссекают ретрокальканеальную сумку. Таким образом восстанавливают механические функции ахиллова сухожилия и устраняют причину болей.
Тарзальный тоннельный синдром
Тарзальный тоннельный синдром, вызванный объемными патологическими образованиями в тарзальном канале – как врожденных, так и приобретенных в результате деформации стопы – требует хирургического лечения. В ходе операции патобразования удаляют и восстанавливают нормальную проходимость канала.
Туберкулез пяточной кости
На поздних стадиях туберкулеза, а также при неэффективности консервативной терапии показано хирургическое лечение. В ходе операции иссекают омертвевшие ткани пяточной кости и дезинфицируют образовавшиеся внутри нее полости.
Остеомиелит пяточной кости
При остеомиелите в ходе операции вскрывают гнойный очаг на пяточной кости, очищают его от гноя и мертвых тканей, после чего тщательно дезинфицируют область локализации воспаления.
На первичном приеме врач-хирург либо исключит неотложную патологию и направит вас к профильному специалисту, либо незамедлительно начнет лечение.
18 Апреля 2019
Стопа устроена и функционирует как упругий подвижный свод. Сводчатое строение стопы отсутствует у всех животных и является характерным признаком для человека, что было обусловлено двуногой локомоцией человека — прямохождением. Такое строение развилось в связи с новыми функциональными требованиями, предъявленными к человеческой стопе: увеличение нагрузки на стопу при вертикальном положении тела.
Так как стопа человека является первой точкой, которая контактирует с поверхностью, возникновение заболеваний в этой области имеет огромное влияние на человеческий организм в целом: при неправильном положении стопы во время движения или же чрезмерной нагрузке, в человеческом теле могут развиться проблемы с опорно-двигательным аппаратом.
Каждая стопа человека состоит из 27 суставов, 32 мышц и сухожилий, 100 мышечно-соединительных структур и более 2000 нервных окончаний. Стопы держат вес человека, поддерживают его контакт и сцепление с поверхностью. Современный образ жизни человека, например, чрезмерное сидение, малоподвижность, выбор обуви, необдуманные нагрузки во время тренировок, становится фактором риска для возникновения заболеваний стопы. Одним из таких заболеваний является плантарный (подошвенный) фасциит.
ОПРЕДЕЛЕНИЕ
Подошвенный фасциит является одной из наиболее распространенных причин возникновения боли в пятке. Боль и воспаление возникают в толстой полосе ткани, называемой подошвенной фасцией, которая проходит по всей нижней части стопы и соединяет пяточную кость с пальцами ног.
Плантарный фасциит особенно часто встречается у бегунов. Кроме того, люди, которые имеют избыточный вес или же носят обувь с недостаточной поддержкой, также подвергаются риску заболевания подошвенного фасциита.
СИМПТОМЫ
Подошвенный фасциит обычно вызывает колющую боль, которую можно почувствовать уже с первого шага. После разминки или массажа ног, боль обычно уменьшается, но может вернуться после длительного стояния или же когда человек поднимается с положения сидя.
ПРИЧИНЫ
При нормальных обстоятельствах, плантарная фасция действует как амортизирующая тетива, поддерживая свод нашей ноги. Если напряжение становится слишком большим, оно может создавать небольшие разрывы в фасции. Повторяющиеся растяжения и разрывы могут привести к воспалению и микротравмам в тканях.
ФАКТОРЫ РИСКА
Факторы, которые могут увеличить риск развития подошвенного фасциита:
Возраст. Подошвенный фасциит является наиболее распространенным в возрасте от 40 до 60 лет.
Определенные виды упражнений. Виды деятельности, которые вызывают много стресса на пятку и соединительные ткани, такие как бег на длинные дистанции, бальные танцы и танцевальная аэробика, могут повлиять на развитие подошвенного фасциита.
Неправильная механика. Плоскостопие, высокий свод или нарушение походки могут неблагоприятно повлиять на распределение веса и создать чрезмерную нагрузку на фасцию.
Ожирение. Избыточные килограммы создают дополнительную нагрузку.
Профессии. Люди, которые проводят большую часть своего рабочего времени стоя на твердых поверхностях или должны много двигаться на ногах, могут также нагружать стопу чрезмерно, что повышает риск заболевания.
ДИАГНОСТИКА
Как правило, тесты не нужны. Диагноз ставится на основе истории больного и физического обследования. Изредка ваш врач может предложить рентгеновского или магнитно-резонансную томографию (МРТ), чтобы убедиться, что ваша боль не была вызвана другой проблемой, такой как стрессовый перелом или защемление нерва. Иногда рентгенограмма показывает шпору кости, выступающую вперед от пяточной кости – пяточную шпору. В прошлом, эти костные шпоры часто называли причинами пяточной боли и удаляли хирургическим путем. Но многие люди, которые имеют пяточные шпоры, не имеют боли в пятке, что вызвано особенностями строения стопы.
МЕТОДЫ ЛЕЧЕНИЯ
Большинство людей, которые имеют подошвенный фасциит, восстанавливаются консервативными методами лечения в течение нескольких месяцев.
Лекарственные препараты. Обезболивающие, такие как ибупрофен облегчают боль и воспаление, связанное с подошвенным фасциитом. Упражнения на растяжку и укрепление, а также использование специализированных устройств помогает обеспечить облегчение симптомов. К ним относятся:
Физиотерапия. Физиотерапевт может проинструктировать вас в серии упражнений для растяжки фасции и ахиллова сухожилия, а также укрепления нижних мышц ног, которые стабилизируют ваши лодыжки и пятки. Также рекомендованным может быть применение спортивного тейпа для поддержки нижней части ноги.
Ночные ортезы. Ваш физиотерапевт или врач может рекомендовать носить ортезы для растяжки голени и свода вашей стопы во время сна. Это позволяет удерживать плантарную фасцию и ахиллово сухожилия в удлиненном положении в ночное время и облегчает растяжение.
Ортопедия. Ваш врач может прописать стельки или супинаторы, чтобы помочь распределить давление на ноги более равномерно.
Хирургические или другие процедуры
Когда консервативные меры не работают, ваш врач может рекомендовать:
Стероиды. Инъекции стероидных препаратов в области воспаления могут обеспечить временное облегчение боли. Многократные инъекции не рекомендуются, поскольку они могут ослабить фасции и, возможно, привести к их разрыву, а также уменьшить жировую прокладку, охватывающую вашу пяточной кость.
Экстракорпоральная ударно-волновая терапия. В этой процедуре, звуковые волны направлены на области боли в пятке, чтобы стимулировать заживление. Она обычно используется для лечения хронического подошвенного фасциита. Эта процедура может привести к кровоподтекам, отекам, боли, онемению или покалыванию. Эффективность лечения этим методом еще полностью не доказана.
Хирургия. Мало когда потребуется хирургическое вмешательство, чтобы отделить фасцию от пяточной кости. Как правило, этот вариант используют только тогда, когда боль очень сильная и все попытки тщетны. К побочным эффектам относятся ослабление свода вашей стопы.
ПРОФИЛАКТИКА
Поддержание здорового веса. Это сводит к минимуму нагрузку на фасции.
Выбор поддерживающей обуви. Избегайте высоких каблуков. Купите обувь с умеренно низкой пяткой, хорошей супинацией и амортизацией. Не ходите босиком, особенно на твердых поверхностях.
Не носите изношенную спортивную обувь. Замените старые спортивные кроссовки, прежде чем они перестанут поддерживать и смягчать удар. Если вы бегун, покупайте новую обувь после 1000 километров использования.
Изменение вида спорта. Попробуйте плавание или езду на велосипеде, вместо ходьбы или бега трусцой. Также важно не забывать хорошо разогревать стопу до какой-либо тренировочной нагрузки.
Прикладывайте лед. Если Вы чувствуете, что после активного дня у Вас возникла боль, попробуйте использовать холодный компресс. Держите ткань покрытую льдом в области боли в течение 15 до 20 минут. Можно также делать массаж льдом. Возьмите замороженный заполненный водой бумажный стаканчик и катайте его на месте дискомфорта в течение 5-7 минут. Регулярный массаж льдом поможет уменьшить боль и воспаление.
Растяжка. Простые домашние упражнения могут растянуть фасции, ахиллова сухожилия и икроножных мышц.
Самомассаж. Очень эффективным методом профилактики и лечения подошвенного фасциита является самомассаж. Исполнение простого комплекса упражнений с использованием собственного веса и, например, маленького мячика или фоам ролла, может кардинально ускорить процесс выздоровления.
Упражнение 1. Массаж стопы
Встаньте стоя, поместите мячик или ролл у подошвы стопы (плантарная фасция). Медленно начинайте движение по ступне от пальцев и до пятки. Применяя давление веса, можно воздействовать на различные области ступни: пятку, подушечку стопы, внешнюю сторону.
Упражнение 2. Массаж икроножной мышцы и ахиллова сухожилия
Займите удобную позицию сидя на полу и обопритесь на руки. Поместите мячик или ролл сначала под ахиллово сухожилие правой ноги, левую ногу оставьте рядом вытянутой прямо. Выполнение: Медленно и контролировано произведите массаж в области икроножной мышцы, другую ногу можно использовать для контроля движения и регулирования давления. Также во время выполнения упражнения можно медленно поворачивать ногу внутрь и наружу для охвата всей поверхности мышцы.
Упражнение 3. Массаж голени
Массаж голеностопного сустава также очень важен для профилактики заболевания. В этом суставе происходит сгибание (движение в сторону подошвенной поверхности стопы) и разгибание (движение в сторону ее тыльной поверхности).
Выполнение: Стоя в позе на четвереньках, обопритесь на прямые руки, поместите мячик или ролл чуть ниже колена, легко поверув стопу внутрь. Вторую ногу используйте как опорную. Начинате медленно раскатывать мышцу в направлении нижней части голени, задерживаясь на болевых точках.
Вернуться к списку публикаций
Боль в подошвенной части пятки может быть вызвана синдромом пяточной боли, повреждением плантарной фасции, атрофией жировой подушки, стрессовым повреждением (перелом) пяточной кости, проксимальным плантарным фасцитом, дистальным плантарным фасцитом, плантарным фиброматозом, тендинитом сухожилия длинного сгибателя большого пальца, опухолью пяточной кости, сдавлением нерва или повреждением.
Синдром пяточной боли (с пяточной шпорой или без)
Наиболее общая причина — воспаление проксимальной порции плантарной фасции. Это частое условие, которое может случиться в любом возрасте, чаще от 40 до 60 лет, у мужчин и женщин одинаково. Обе стопы поражаются в 15% случаев. Частые причины: повышение активности, длительное стояние, недавнее увеличение веса, ожирение.
Мягкие ткани, окружающие подошвенную верхушку пятки включают в себя гладкую кожу, покрывающую фиброзно-жировую подушку, глубоко под которой лежит плантарная фасция.
Кожа и жировая подушка приспособлены для трения и ударов. Плантарная пяточная подушка — пористая, пронизанная сеткой с фиброэластичными перегородками и содержит подкожный жир. Наиболее глубокая часть перегородок сливается с глубокими фиброзными структурами, которые лежат на подошвенной верхушке пятки. Поверхностная часть перегородки смешивается с поверхностной фасцией. Такое строение позволяет поглощать ударные силы от земли величиной до двойного веса тела, которые случаются при ударе пяткой о землю. Пяточная подушка примерно 18 мм толщиной у взрослых, чаще немного толще у мужчин, атрофируется с возрастом, при ревматоидных заболеваниях и при заболеваниях периферических сосудов.
Плантарная фасция (плантарный апоневроз) является жесткой многослойной неэластичной фиброзной пластинкой, состоящей из коллагена 1го типа. Он треугольный по форме с вершиной, направленной проксимально. Вершина происходит (исходит) от медиальной части бугристости пяточной кости, где наиболее глубокие волокна сливаются с пяточным периостом.
Более поверхностные волокна плантарной фасции сливаются с дистальной частью ахилла. От этой точки прикрепления апоневроз идет дистально, становясь постепенно шире и тоньше, прикрепляясь к плантарной пластинке на подошвенных вершинах метатарзальных головок.
В области метатарзофалангеальных суставов плантарная фасция разделяется на 5 пучков, каждый пучок далее делится на поверхностную и глубокую части:
Поверхностная часть идет вертикально до соединения с более глубокими слоями дермы плантарной кожи, которая покрывает метатарзофалангеальные области. Самые глубокие слои каждого из 5 пучков расщепляются на медиальную и латеральную порции, которые окружают оболочки сухожилий сгибателей пальцев, и внедряются в дорсальный периост в основании проксимальных фаланг. Благодаря этому механизму плантарная фасция находится под напряжением, всякий раз, когда пальцы разгибаются или сгибаются в плюснефаланговых суставах, сохраняя потенциальную энергию и способствуя механизму лебедки в поздней стадии опоры: центр гравитации тела смещается вперед через перенос тела стопой, стопа начинает ре-супинацию и плюснефаланговые суставы начинают разгибаться. Повышение напряжения в неэластичной плантарной фасции тянет подошвенные вершины метатарзальных головок к нижнему проксимальному углу пяточной кости, увеличивая высоту продольного свода и переводя стопу из мобильного адаптера на ригидный уровень.
Патология
Продолжающаяся и непрерывная тракция плантарной фасции вызывает воспаление, отек и боль, особенно в месте ее прикрепления в медиальной части бугра.
• Нормальная пронация связана со снижением высоты медиального продольного свода и относительным удлинением стопы.
• Чрезмерная пронация является компенсацией варуса заднего отдела стопы, мобильной полой стопы и аномалий нижней конечности. Когда пронация чрезмерна, относительное удлинение стопы при переносе веса подвергает плантарную фасцию постоянному напряжению в течение всей фазы опоры и увеличивает растяжение составных частей.
• Недостаточная пронация происходит в случаях некомпенсированного варуса заднего отдела стопы и фиксированной полой стопы. Отсутствие нормальной пронации в середине фазы опоры означает, что плантарная фасция находится под постоянным напряжением весь период опоры из-за механизма лебедки.
• Ожирение усиливает любую тенденцию к повышению напряжения в месте начала фасции, обостряя влияние патомеханических факторов и увеличивая силы компрессии на жировую подушку пятки.
• Уменьшение толщины и упругости подушки с возрастом, при сосудистых и ревматических заболеваниях ведет к болям и образованию шпоры или биомеханических аномалий.
Считается, что повторение чрезмерных напрягающих сил создается при ходьбе или стоянии, это вызывает изменение в фасции в виде острого или хронического воспаления. Если воспаление затрагивает всю фасцию , говорят о плантарном фасците, если только пятку, то о пяточной боли. Хроническое воспаление включает некроз коллагена, ангиофибробластную дисплазию (чрезмерный рост локальной фиброзной ткани и кровеносных сосудов), хондроидную метаплазию (трансформация в ткань, похожую на хрящевую) и возможно кальцификацию, особенно в точке начала. В некоторых случаях, первая ветвь латерального плантарного нерва, известного как нерв Бакстера, может ущемляться фиброзной тканью.
Там, где воспаление затрагивает периост медиальной части пяточного бугра, возникает энтезопатия (внедрение связки или фасции в костную поверхность называется энтензис).
Натяжение пяточного периоста коротким сгибателем пальцев и проксимальной частью плантарного апоневроза стимулирует образование новой кости в этой точке, формируется шпора. В начале формирования пяточная шпора очень болезненна, позже становится асимптоматической, т.к. снижается тракционная сила плантарного апоневроза. 16% людей со шпорой не имеют болей, 50 % людей с болями в пятке не имеют шпоры.
Клиническая картина
Постепенное усиление болей в медиальной части пятки, часто иррадиирует в медиальную часть свода. В анамнезе нет травмы. Боль описывается как сильная или острая, усиливается при переносе веса, особенно с утра. Обычно боль постепенно уменьшается при ходьбе, усиливаясь к вечеру, возвращается после отдыха или периода без нагружения весом. Такой парадокс боли объясняется комбинацией эффекта аккумуляции воспалительного отека и внезапной тракции, приложенной к воспаленной плантарной ткани при переносе веса. Постепенное снижение начальной боли при ходьбе связано с дисперсией отека «массажным» эффектом ходьбы.
При осмотре часто выявляется тугость ахилла, вследствие близости анатомической связи пяточного сухожилия и подошвенной фасции. Врач может вызвать боль, вызывая растяжение подошвенной фасции одной рукой посредством пассивного разгибания, или дорсифлексии , пальцев в плюснефаланговых суставах, при этом пальпируя вдоль медиального пучка плантарной фасции пальцем другой руки от дистальной части к проксимальной. Исследователь нажимает непосредственно на начало плантарного апоневроза с медиальной стороны пяточного бугра. Пациент отмечает боль в этом месте.
Диффдиагноз синдрома пяточной боли.
• Деформация (растяжение) стопы или плантарный фасцит без пяточной боли, когда боль первично поражает медиальный пучок плантарной фасции продольного медиального свода, а затем уже подошвенную вершину пятки
• Плантарный пяточный бурсит, когда наблюдается отек и воспаление в центре подошвенной пяточной области.
• Перелом пятки, в анамнезе тяжелая травма, явный отек, гематома, деформация всей пяточной области
• Нейропатия от сжатия (ущемления, компрессии), вызывает отраженную боль в пятке. Волокна корешка нерва S1 травмируются соседними позвонками.
• Серонегативное воспаление при заболеваниях суставов: синдром Рейтера, псориатическая артропатия, анкилозирующий спондилит; для этих синдромов характерна сильная пяточная боль, формирование больших болезненных шпор.
• Серопозитивные ревматоидные болезни: в 1м из 50 случаев РА отмечается плантарная энтезопатия и пяточная боль.
Другие причины плантарной пяточной боли.
Подпяточный бурсит. Так же известен как «пятка полицейского», описан как причина плантарной пяточной боли. Это врожденная или приобретенная бурса в поверхностных плантарных пяточных тканях, симптомы воспаления схожи.
Нейропатия при сдавлении. Сдавление медиального пяточного нерва или первой ветви латерального плантарного нерва могут вызвать упорную боль в пятке. Боль локализуется медиально, острая, как электрическая, может иррадиировать вверх по нижней конечности. Чрезмерная пронация стопы вызывает повторяющуюся микротравму, хронический фиброз нерва и парестезии. В острых случаях требуется хирургическая декомпрессия и иссечение.
Радикулопатия корешка S1. Проксимальная компрессия S1 может вызвать отраженную боль в месте распространения медиального плантарного нерва.
Лечение подошвенной пяточной боли.
Лечение состоит в устранении причин, снижении боли, разрешения механических и других патологий.
Различные консервативные меры позволяют в 4х из 5 случаев достигнуть полного восстановления через 6-9 мес. Упорные боли в одном случае из 5.
Подиатрическая помощь:
- Мягкий подпяточник, возможно силиконовый.
- Кольцо или подушка в виде пончика с удаленной серединой
- Восьмиобразный бандаж-повязка на голеностопный сустав для супинации стопы. Увеличение угла инклинации пяточной кости снизит стресс от растяжения вдоль плантарной фасции.
- Тарзальная (предплюсневая) поддержка, размещается под кубовидной костью или дистальная пяточная поддержка под пяточной костью — оба элемента поднимают пяточно-кубовидный сустав, увеличивая угол инклинации пяточной кости и минимизируя напряжение от растяжения фасции.
- Временный антипронаторный ортез с медиальным клином вдоль всей стельки для ограничения эверсии.
- Поддерживающий ортез по слепку для поддержки продольного свода, особенно при полой стопе.
Динамическая терапия включает:
- Упражнения для растяжения ахилла, подушка под пятку
- Функциональный жесткий или полужесткий ортез с глубокой пяточной чашкой для контроля нарушений в заднем отделе
- Ночной ортез для дорсифлексии
- НПВП
- Покой (при ожирении)
- Акупунктура
- Ультразвук
- Инъекции гидрокортизона (максимум 2 инъекции через 1 мес.
- Хирургия, плантарная фасциотомия , отделение плантарной фасции от точки начала с иссечением шпоры.
Остались вопросы? Позвоните!
Санкт-Петербург, ул.Ольминского, 5 Единый номер телефона +7 (812) 407-27-73